Maladies
Le monde qui nous entoure peut se réveler parfois plus hostile qu'hospitalié... Mais continuez à vivre !
L'echinococcose alvéolaire
L'échinocoque, du nom latin Echinococcus mutilocularis, est un parasite et plus particulièrement un ver plat long de 3 mm en moyenne. Il infeste généralement l'intestin du renard, mais aussi celui du chien ou du chat qui n'en souffre absolument pas. Ces hôtes sont alors appelés « porteurs sains ».
Malheureusement l'Homme peut être contaminé accidentellement et développer une maladie grave en ingérant des œufs d'échinocoque. Sans provoquer de symptômes, les larves d'échinocoque se développent pendant plusieures années dans le foie pour former une tumeur qui entraînera la destruction de cet organe. Elles peuvent aussi « coloniser » d'autres organes tel que le poumon ou le cerveau… La personne contaminée aura tardivement des signes de cette maladie : des douleurs abdominales, la jaunisse, de la fièvre, le tout associé à un gros foie. L'échographie, puis le scanner ou l'IRM, permettent de poser le diagnostique et un test sanguin le confirmer. Le traitement sera alors lourd, souvent à vie, avec prise d'un antiparasitaire adapté qui bloque l'évolution du parasite sans le tuer. Quelques fois, seule une greffe de foie peut sauver la personne…
Les œufs d'échinocoque sont évacués dans les crottes de renard, de chien ou de chat. Ces crottes infectantes, même si elles ne sont pas présentes, peuvent avoir souillé le pelage des animaux, les végétaux sauvages ou cultivées, la terre et les mains.
ATTENTION : la contamination ne se fait jamais par l'urine des animaux.
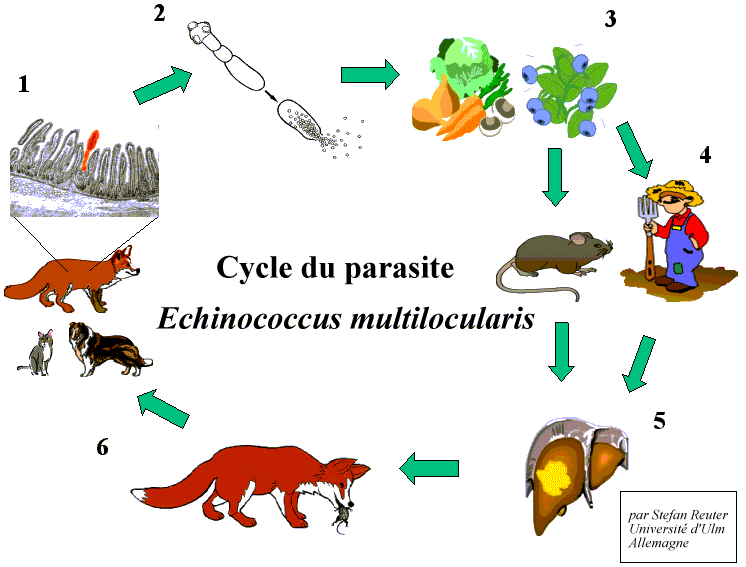
1. Le stade adulte d'Echinococcus multilocularis (le « ver du renard »), se développe entre les villosités de l'intestin grêle chez l'hôte définitif (chien, chat, renard). Les hôtes définitifs sont toujours des carnivores.
2. Le ver adulte est formé de plusieures parties : la tête du ver et plusieurs autres segments. Le segment terminal contient les œufs matures.
3. Les œufs matures sont expulsés avec les excréments du carnivore et dispersés dans l'environnement.
4. Les hôtes intermédiaires s'infectent en mangeant des végétaux contaminés.
Les hôtes intermédiaires naturels sont principalement des petits rongeurs (campagnols,…).
Les humains sont des hôtes intermédiaires accidentels.
5. Le stade larvaire d'échinocoque se développe principalement dans le foie. Il forme alors de petites vésicules (qui donnent un aspect « alvéolaire »).
Chez les rongeurs, la maturation des larves arrive à terme et forme des larves fertiles, alors que chez l'Homme les larves ne parviennent le plus souvent pas à maturation complète. C'est ce qui est à l'origine de la maladie chronique nommée « échinococcose alvéolaire ».
6. Le cycle est bouclé quand un hôte définitif dévore un rongeur infecté.
C'est pourquoi des mesures doivent être prises contre cette maladie :
- La surveillance. Les cas humains et les donnés épidémiologiques sont recueillis et analysés en France et en Europe. De plus le parasitisme des renards fait l'objet dévaluation dans 39 départements français et les populations de renards font l'objet de programmes de suivi et d'études spécifiques. C'est à cette fin par exemple, que des gardes de l'Office National de la Chasse et de la Faune Sauvage tirent de nuit et au moyen de phares un certain nombre de renards qui sont analysés
- La lutte contre les rongeurs en limitant la pullulation de campagnols peut paraître logique pour contribuer à réduire la propagation du parasite. Mais beaucoup d'incertitudes demeurent cependant sur la faisabilité et l'efficacité d'une telle démarche.
- La lutte contre une trop forte prolifération des renards s'impose. N'oublions pas que cet animal a colonisé nos villes et villages.
La vermifugation des renards, possible en captivité, n'est pas envisageable à grande échelle. Mais la mise au point d'un vaccin pouvant être administrés aux renards contre l'échinococcose fait l'objet de recherches.
De votre côté vous pouvez éviter la contamination en respectant quelques règles simples :
- Ne pas manger de plantes ou de fruits crus même après congélation (pissenlits, myrtilles, mûres, champignons,…). En effet seule la cuisson (10 minutes à 60°C) peut tuer les œufs d'échinococcose. De plus les œufs ne craignent ni l'eau javellisée ni l'eau vinaigrée.
- Laver systématiquement et à grandes eaux, les fruits et les légumes.
- Clôturez votre potager.
- Lavez-vous les mains après avoir touché la terre, manipulé ou caressé un animal, y compris un animal familier, avant de passer à table.
- Ne laissez pas vos chiens et chats divaguer.
- Laver les chiens à leur retour de la chasse en mettant des gants.
- Vermifugez vos compagnons à quatre pattes au moins deux fois par an sous contrôle vétérinaire.
La maladie d'Aujeszky
C'est en 1902 que le vétérinaire et microbiologiste hongrois Aladar Aujeszky (1869-1933) découvre un virus chez un suidé. Plus tard cette maladie sera connue sous le nom du docteur : la maladie d'Aujeszky.
Aujourd'hui il est possible de révéler cette pseudo-rage expérimentalement pour la comprendre : les scientifiques reproduisent la maladie chez les différentes espèces atteintes habituellement et chez diverses espèces d'animaux de laboratoire. Après l'infection, on remarque que les suidés produisent des anticorps décelables à partir du huitième jour environ et la réponse demeure positive ultérieurement. Chez ces derniers, la maladie d'Aujeszky se présente généralement comme une enzootie (épizootie limitée aux animaux d'une seule localité, frappant une ou plusieurs espèces), parfois comme une épizootie (maladie contagieuse qui atteint un grand nombre d'animaux). Dans les conditions naturelles, le virus de la maladie d'Aujeszky exerce son pouvoir pathogène essentiellement chez les suidés, domestiques et sauvages. Mais une contamination accidentelle est possible chez divers mammifères domestiques, sauvages ou civilisés tels que les canidés, bovidés, Hommes… Malgré des descriptions très anciennes chez l'hominidé moderne, on peut considérer que la maladie d'Aujeszky n'est pas une zoonose (maladie microbienne ou parasitaire atteignant les animaux et pouvant être transmise à l'Homme).
Le réservoir de la maladie d'Aujeszky est constitué par les porcs et les sangliers infectés pas ce virus. En effet, tout animal de cette famille, infecté par la maladie et qui n'en meurt pas devient porteur dit latent de cet Herpesvirus pour le restant de sa vie en l'hébergeant (le virus) dans des ganglions nerveux. (Ces virus ont la capacité d'intégrer le génome (ensemble des gènes d'une espèce) des cellules infectées.) Différents facteurs de stress ou des circonstances physiologiques (mise-bas) entraînent une réactivation du virus chez ces animaux et demeurent ainsi potentiellement dangereux pour le restant de sa vie.
La source la plus importante de virus de la maladie d'Aujeszky est représentée par les porcs malades lorsqu'il y a, par exemple, des sécrétions bucco-nasales. Ceci dit, d'autres matières virulentes existent : lait, sperme, organes de porcelets morts, appareil respiratoire de porcs charcutiers atteints, etc.
Chez les suidés, le pouvoir pathogène est fonction de l'âge des animaux : chez les adultes, l'infection n'est jamais mortelle alors qu'elle l'est systématiquement chez les jeunes porcelets. Notons aussi qu'elle peut demeurer cliniquement muette, notamment dans des élevages de petite taille.
Concernant les autres espèces animales sensibles, l'infection est toujours rapidement fatale (en général moins de 48h).
Les cas sont alors habituellement sporadiques ; le chien (mais encore le chat et les bovins) joue(nt) le rôle de « garde(s)» révélant ainsi la circulation silencieuse du virus chez les suidés. On peut considérer que les espèces animales autres que les suidés sont des culs-de-sac épidémiologiques lorsqu'elles sont atteintes :
|
Porc |
Sanglier | ||||
|
Porc |
Groin à groin, saillie, allaitement… |
Possible, notamment en cas de saillie d'une truie | ||||
|
Ruminants |
Contamination par voie aérienne lors de cohabitation avec des porcs à l'engrais atteints de forme pulmonaire |
- | ||||
|
Chien |
Consommation de viande et d'abats crus |
Chasse | ||||
|
Chat |
Consommation de viande et d'abats crus |
- |
Les symptômes apparaissent après une incubation courte, de l'ordre de deux à cinq jours.
Mais les autres espèces animales ont en commun une évolution rapide vers la mort et l'expression clinique d'une encéphalite. Fréquemment, un prurit (vive démangeaison) automutilant localisé à la zone d'entrée du virus est présent.
|
Porcelets |
Méningo-encéphalite mortelle en quelques heures : fièvre, convulsions, tremblements, pédalage… |
|
Porcelets |
Symptômes généraux, symptômes nerveux chez certains, mortalité plus faible |
|
Porcs |
Syndrome grippal |
|
Reproducteurs |
Inappétence transitoire, avortements |
|
Bovins, chien, chat |
Mort rapide |
Le diagnostic repose sur des éléments cliniques et épidémiologiques. Il peut être confirmé par des examens de laboratoire. Le dépistage repose exclusivement sur des examens sérologiques. D'une part chez le porc, en l'absence de symptôme pathognomonique (symptômes propres à chaque maladie et dont la constatation donne un diagnostic certain), le diagnostic doit prendre en compte les autres maladies à dominante nerveuse (pestes porcines, etc.), respiratoire (grippe porcine, etc.) et génitale (parvovirose, etc.). En fait, c'est le laboratoire qui tranchera. D'autre part chez les espèces animales autres que les suidés, le diagnostic porte avant tout sur la rage. En présence du prurit automutilant (surtout céphalique), la présence de la maladie est quasi certaine. Cependant en l'absence de ce prurit (aussi un symptôme pathognomonique), les évocations peuvent diverger : absence (ou non) d'exposition à la rage, consommation de viande ou d'abats crus de porc ou de sanglier, mais aussi chasse au sanglier dans les jours précédents (pour les chiens principalement). Là aussi, en l'absence de prurit, c'est le laboratoire qui confirme ou infirme l'hypothèse de maladie d'Aujeszky.
Diagnostic de laboratoire
Pour mettre en évidence le virus ou ses composants il faut prélever :
- chez le porc : selon les cas, l'avorton, le porcelet ou l'encéphale et les amygdales,… ;
- chez les carnivores : la tête, ou l'encéphale et les amygdales ;
- chez les ruminants : l'encéphale, les amygdales ou la moelle épinière de la région du prurit si ce dernier n'est pas localisé à la tête.
Ces prélèvements doivent être adressés au laboratoire dans des glacières. La mise en évidence des anticorps n'est possible que chez les suidés, par des prises de sang (une seule série si les symptômes existent depuis quelques jours, sinon deux séries à huit jours d'intervalle).
En cas de suspicion une enquête initiale sera ouverte par le vétérinaire de l'exploitation. Puis une enquête exhaustive, réalisée par la DDSV, la complètera. Toutefois, pour identifier au plus tôt les principaux facteurs de risque, le vétérinaire doit procéder avec l'éleveur :
• à une estimation de la fourchette des dates probables d'introduction de l'agent en n'oubliant pas cependant l'existence possible de porcs infectés latents ;
• à une première réflexion sur l'origine possible de la contamination du foyer (recenser les introductions d'animaux) ;
• à un premier recensement des exploitations qui pourraient avoir été infectées par le foyer (recenser les sorties d'animaux).
En cas de confirmation, sur notre territoire, la lutte contre la maladie d'Aujeszky sera assurée par des mesures sanitaires ou vaccinales, suivant l'évolution de la maladie.
Selon la réglementation en vigueur, les mesures suivantes peuvent être appliquées.
• Dans le foyer :
- abattage de tous les porcs de l'exploitation, puis destruction des cadavres OU mise en œuvre de la vaccination (selon l'évolution de la maladie) ;
- destruction des produits animaux et d'origine animale ;
- repeuplement au plus tôt 21 jours après l'achèvement des opérations de désinfection en cas d'abattage.
• Dans les cheptels en lien épidémiologique avec le foyer :
- mesures conservatoires précisées dans l'APMS (séquestration des animaux, des produits, etc.) ;
- surveillance vétérinaire et sérologique.
• Mesures périphériques :
- surveillance vétérinaire et sérologique dans un rayon de 5 km autour du foyer d'infection.
Les taux de cheptels porcins infectés sont très variables en fonction des régions et pour une même région, au cours du temps. Ainsi, en Europe occidentale, les zones à forte production porcine (Bretagne, Belgique, Pays-Bas…) ont connu des taux de cheptels infectés très élevés dans les années 1990. Grâce aux programmes de lutte appliqués, ces taux ont fortement baissé et l'éradication de la maladie chez le porc est en bonne voie. En revanche, les taux d'infection des sangliers demeurent élevés.
Adresse utile :
Centre national de référence de la maladie d'Aujeszky
Ecole vétérinaire d'Alfort
94700 Maisons-Alfort
Tél : 01 43 96 71 32
Fax : 01 43 96 71 31
Nature des contacts et interfaces entre les animaux sauvages et les animaux d'élevage.
|
ANIMAUX D'ELEVAGE/ ANIMAUX SAUVAGES |
BOVINS |
OVINS ET CAPRINS |
EQUINS |
VOLAILLES PARCOURS |
PORCS PLEIN AIR |
|
CERVIDES |
Extensif : Partage de la même ressource alimentaire. Interface forêt/prairie. Stabulation : Faibles contacts directs et indirects. |
Extensif : Contacts direct : partage de la même ressource alimentaire aux mêmes moments. Interface : forêt/prairie. Stabulation : Très faibles contacts directs et indirects. |
Partage de la même ressource alimentaire. Interface : forêt/prairie. |
Aucun contact. |
Aucun contact. |
|
SUIDES |
Extensif : Partage de la même ressource naturelle sur la même zone géographique. Stabulation : Contacts directs et indirects pratiquement inexistants. |
Extensif : Partage de la même ressource alimentaire à des moments différents. Interface : forêt/prairie. Stabulation : Contacts directs et indirects pratiquement inexistants. |
Partage de la même ressource naturelle sur la même zone géographique. Interface : forêt/prairie. |
Aucun contact. |
Contacts directs et indirects possibles lors d'une intrusion dans le parcours. Interfécondité. |
|
BOVIDES (CHAMOIS, BOUQUETINS, MOUFLONS) |
Extensif : Partage de la même ressource naturelle sur la même zone géographique. Interface : alpages. Stabulation : Contacts directs et indirects pratiquement inexistants et limités aux élevages de montagne. |
Extensif : Contacts directs : interfécondité avec le mouflon. Partage de la même ressource alimentaire aux mêmes moments. Stabulation : Contacts directs nuls. Contacts indirects pratiquement inexistants. |
Contacts directs possibles en alpage. Contacts indirects par fréquentation des mêmes zones. |
Aucun contact. |
Aucun contact ? |
|
RONGEURS |
Extensif : Partage de la même zone géographique Contacts indirects ? Stabulation : Contacts indirects plus importants qu'en pâturage : partage de la même ressource alimentaire. |
Extensif : Contacts probablement indirects ? Stabulation : Contacts indirects plus importants qu'en pâturage : partage de la même ressource alimentaire. |
Contacts directs et indirects : transmission de la trichinose. |
Contacts indirects au niveau des mangeoires et par l'aliment. |
Contacts indirects : partage de la même aire géographique et des aliments. |
|
MUSTELIDES (non urbains) |
Extensif : Partage de la même zone géographique Interface : ? Stabulation : Contacts directs et indirects avec les mustélidés anthropophiles (fouine notamment). |
Extensif : Contacts probablement indirects ? Stabulation : Contacts indirects : prédation des rongeurs. |
Aucun contact. |
Contacts indirects lors de prédation, mais généralement peu de survivants. |
Contacts indirects : prédations des rongeurs. |
|
OISEAUX |
Extensif : Contacts de la même nature qu'en stabulation, mais moins fréquents. Présence des corvidés. Concentration au niveau des zones dortoir. Stabulation : Fientes de passériformes et des colombiformes sur les aliments et litières. L'ensilage est considéré comme vecteur. |
Extensif : Présence des corvidés. Concentration au niveau des zones dortoir. Stabulation : Fientes de passériformes et des colombiformes sur les aliments et litières. Partage de l'eau. |
Fientes de passériformes et des colombiformes sur les aliments et litières. Partage de l'eau. |
Contacts limités aux déjections et au partage des aliments. Rôle des perchoirs dans la dissémination. |
Contacts limités aux déjections et au partage des aliments. Rôle des perchoirs dans la dissémination. |
Sources: www2.vet-lyon.fr/ens/faune/